
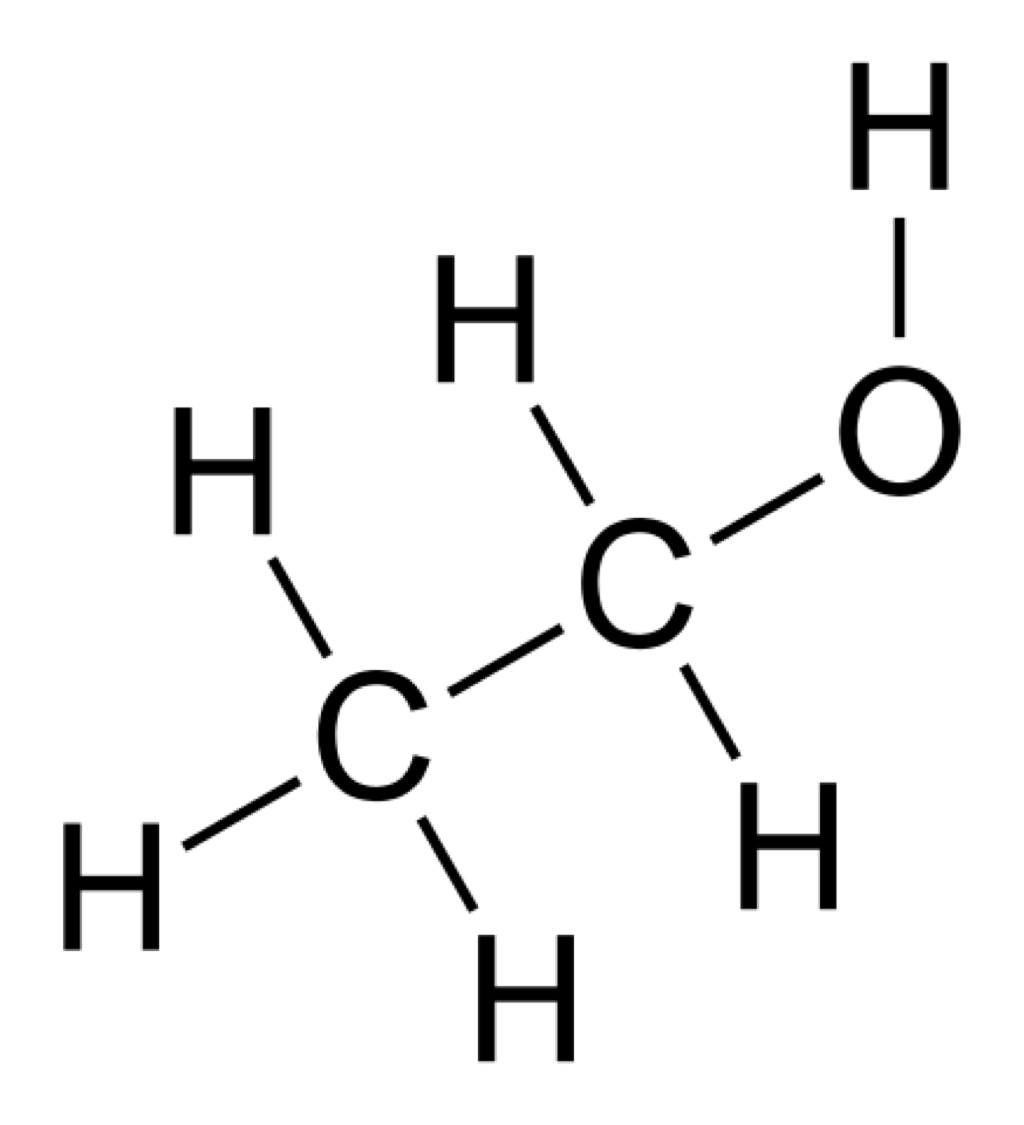
El alcohol etílico o etanol (etano, CH3CH2OH, alcohol) es un líquido claro, incoloro, volátil, inflamable, muy hidrosoluble, soluble en cloroformo y éter.

Su molécula es pequeña y poco polar. Químicamente pertenece al grupo de los alcoholes alifáticos de cadena corta y, por lo tanto, interactúa fácilmente con grupos polares y no polares de componentes de la membrana con gran capacidad de difusión en el medio acuoso y lipídico. Esto explica por qué atraviesa fácilmente la barrera hematoencefálica y llega al cerebro en poco tiempo tras su ingesta.
Las propiedades físicas de un alcohol se comprenden mejor si se reconoce como un compuesto de un alcano y agua. Contiene un grupo lipófilo del tipo de un alcano y un componente hidrófilo del tipo hidroxilo (-OH). El grupo –OH es muy polar y establece puentes de hidrógeno con otras moléculas. Los alcoholes inferiores son miscibles con agua, es decir, se pueden mezclar entre ellos; por otro lado, alcoholes con mayor número de átomos de carbono (más lipófilos) disminuyen su capacidad para mezclarse con agua. Por medio de sus grupos alquilo, pueden disolver compuestos no iónicos (sustratos orgánicos); a través de su grupo hidroxilo, son capaces de disolver compuestos iónicos (sustancias inorgánicas).
A lo largo de este tema se definen las características del alcohol, se abordan datos históricos sobre su uso, los efectos que provoca, sus mecanismos y sitios de acción; al finalizar, se destacan los aspectos relevantes sobre el tratamiento a seguir en pacientes que han abusado de esta sustancia.

La fermentación de varias frutas produce alcohol; por ello, es fácil encontrarlo en la naturaleza. De la cebada puede hacerse cerveza; de la piña, el tepache; del maguey, el pulque, y de la uva, el vino. En diferentes tiempos y culturas, el consumo de alcohol ha tenido importancia cultural y religiosa.

Hace miles de años, del otro lado del Atlántico, los griegos honraban a Baco, el dios del vino. Hay tabletas de barro de Mesopotamia de aproximadamente 6000 años de antigüedad que registran la cantidad de bebedores en la población. El Código de Hammurabi de Babilonia, que data del año 1700 a. C., incluye restricciones sobre la venta y el consumo de alcohol. En la China del emperador Cheng K’iang, las personas que abusaban del alcohol eran ejecutadas. La cultura islámica adoptó un total rechazo al consumo de alcohol como reacción a los excesos observados en la sociedad. Las sectas budistas en India, a partir del siglo V a. C., prohibieron el uso del alcohol (Cruz, 2007). Los egipcios tenían destilerías desde hace 6000 años, y daban crédito al dios Osiris por el regalo del vino. Los romanos continuaron con la tradición de beber vino y en la Biblia se encuentran hasta cinco términos diferentes para referirse a cinco tipos distintos de alcohol.
La palabra alcohol es de origen árabe (alkohl) y significa “polvillo” (que ejercía sus efectos por la inhalación). Desde el siglo VIII, el químico persa Ramsés descubrió el proceso de destilación. Los primeros problemas sanitarios y sociales se dieron en Inglaterra en el siglo XVIII (impuestos, restricción en lugares de consumo, castigo a comercios ilegales).
El consumo de alcohol fue privilegio de sacerdotes aztecas, y sólo se hacía en ciertas ocasiones con bajas cantidades. Actualmente se asume que la mayoría de los adultos puede consumir esporádicamente alcohol sin excederse, un número importante de personas abusa de él ocasional o regularmente y una porción menor, pero muy significativa, es incapaz de controlar su consumo. El acuerdo social a que se ha llegado en la mayoría de los países es que sólo es legal que beban los mayores de edad, de manera moderada (se entiende por moderación un cierto límite de alcohol en sangre establecido por las leyes) y quien exponga su vida o la de los demás a causa del alcohol deberá pagar las consecuencias (Cruz, 2007).
Actualmente, la industria emplea mucho el alcohol etílico como disolvente para lacas, barnices, como medio para reacciones químicas y perfumes, pero también se usa para la elaboración de condimentos y bebidas alcohólicas, entre otros usos. En el caso de alcohol para consumo humano, se produce por fermentación de azucares (centeno, maíz, uvas, saúco, piña, maguey, etcétera) y la bebida específica obtenida depende de lo que se fermente, la manera en que se fermente, y lo que se haga después de que se fermente. El sabor especial de la bebida se debe a las sustancias características de la fuente, o son añadidas deliberadamente. Para su uso como solvente o medio de reacciones, y que sea desagradable para el consumo, se le agrega un desnaturalizante, lo que le confiere muy mal sabor; algunos ejemplos son el metanol, o la gasolina.
Medicinalmente, el alcohol etílico es clasificado como un tipo de hipnótico (que produce sueño).


La intoxicación etílica aguda (IEA) es un síndrome clínico producido por el consumo brusco y en cantidad superior a la tolerancia individual de alcohol. Puede generar desinhibición, coma, depresión respiratoria y muerte. El alcohol produce una activación del circuito de recompensa cerebral e induce una sensación subjetiva agradable de euforia y desinhibición; estos son efectos reforzadores positivos relacionados con el aumento de la transmisión dopaminérgica, y variarán de acuerdo con los niveles de alcohol en la sangre y la duración de la ingesta.
Para obtener mayor información, observa la siguiente tabla:
El Manual Diagnóstico y Estadístico de los Trastornos Mentales define a la intoxicación aguda por alcohol por cuatro criterios:
Desde el punto de vista legal, la intoxicación alcohólica aguda exige en casi todas las entidades federativas de Estados Unidos una concentración sanguínea de alcohol de 0.08 gramos por cada 100 mililitros; en otros países, se consideran concentraciones de 0.04 o incluso más bajas. Sin embargo, se observan cambios conductuales, psicomotores y cognitivos a concentraciones mínimas de 0.02 a 0.03 gramos por cada 100 mililitros (es decir, después de uno a dos tragos). El sueño profundo, pero alterado, puede observarse a concentraciones del doble de las consideradas legalmente como embriaguez y puede presentarse la muerte de la persona bajo concentraciones de 0.30 y 0.40 gramos por cada 100 mililitros. Las bebidas alcohólicas probablemente sean la causa de más muertes por sobredosis que cualquier otra droga.
El consumo repetido de alcohol contribuye a una tolerancia adquirida, fenómeno complejo donde participan por lo menos tres tipos de mecanismos compensadores:
El alcohol también puede generar una sensación subjetiva de alivio de estados emocionales desagradables, como estados de ansiedad y angustia, fobias, disforia, insomnio, mal humor, preocupación y síntomas de abstinencia en pacientes con dependencia. El efecto de alivio inmediato del malestar emocional produce un efecto reforzador negativo. El sistema nervioso central se afecta notoriamente por el consumo agudo de alcohol que causa sedación y elimina la ansiedad; a concentraciones más altas, produce dificultad de pronunciación, ataxia, alteraciones del juicio y una conducta desinhibida, circunstancia que suele denominarse intoxicación o embriaguez.
La acción aguda del etanol se da sobre ciertos receptores asociados a canales iónicos. Los principales sistemas de neurotransmisores implicados en los efectos agudos del etanol son el GABAérgico y el glutamatérgico.
La exposición aguda al etanol aumenta la actividad de GABA en los receptores GABA, lo cual es compatible con la capacidad de los GABA miméticos para intensificar muchos de los efectos agudos del alcohol, y de los antagonistas de GABA para atenuar algunas de las acciones del etanol. El etanol inhibe la capacidad del glutamato para abrir el conducto de cationes vinculado con el subtipo de receptores de glutamato, N-metil-D-aspartato (NMDA). El receptor de NMDA está involucrado en muchos aspectos de la función cognitiva, incluidos el aprendizaje y la memoria.
A dosis bajas produce una aparente estimulación porque inhibe estructuras del cerebro que normalmente tienen funciones inhibitorias. Si el consumo continúa, la inhibición comprende estructuras relacionadas con la coordinación locomotora. A dosis más altas, se deprimen centros nerviosos básicos y puede predecirse un estado de inconsciencia. A dosis muy altas, puede producir la muerte.
El uso crónico del alcohol puede producir daños en el tubo gástrico, páncreas, hipertensión arterial y cirrosis hepática, así como encefalopatía de Wernicke o psicosis de Korsakoff por una falta o deficiencia de tiamina.
El alcohol es un irritante de las mucosas del estómago y el intestino, ya que estimula la producción de ácido. Esto puede provocar la presentación o el empeoramiento de úlceras gástricas y duodenales. En los consumidores crónicos, además de la mala alimentación, se presentan deficiencias de absorción en el tracto gastrointestinal, lo cual acentúa más el déficit nutricional. Además, en un 5 % de los alcohólicos se presenta pancreatitis aguda o crónica que puede desembocar en diabetes. Otros trastornos asociados al consumo crónico de etanol son la cardiopatía alcohólica (crecimiento anormal del corazón), impotencia sexual, ciclos irregulares o interrupción de la menstruación en las mujeres, y una mayor incidencia de diferentes tipos de cáncer.
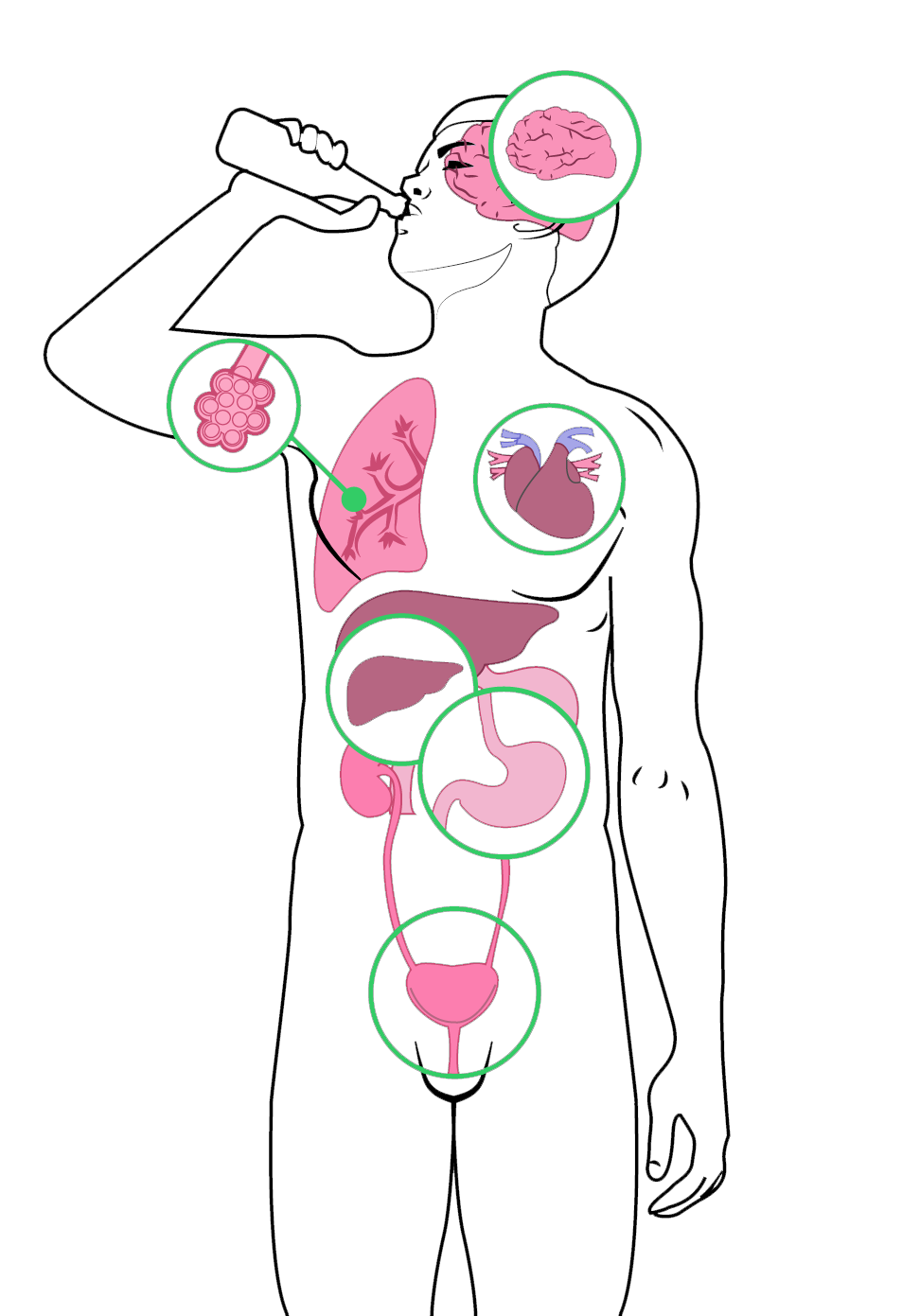
El consumo crónico de alcohol puede afectar profundamente a varios órganos como el hígado, cerebro, tubo digestivo, aparato cardiovascular y sistema inmunológico.
A nivel del aparato digestivo, puede producir gastritis o úlceras en estómago o intestino delgado, hepatopatía alcohólica, cirrosis, sangrado de tubo digestivo por varices esofágicas y pancreatitis. En el sistema nervioso, produce dependencia física y psicológica, lesión de nervios periféricos, trastornos en la marcha y ataxia y, en caso de suspensión repentina del consumo de etanol, llegan a presentar delirium tremens; además, en consumo muy crónico puede producir demencias. Otro síndrome muy común en estos pacientes es el de Wernicke-Korsakoff, caracterizado por parálisis de los músculos oculares externos, ataxia y estado de confusión, lo cual puede progresar a coma y muerte. En el aparato cardiovascular, comúnmente ocasiona arritmias, hipertensión, arteriopatía coronaria y miocardiopatía. En mujeres embarazadas es muy peligroso, ya que existe el síndrome de alcoholismo fetal (debido a que el etanol puede pasar a través de la barrera fetoplacentaria), el cual produce retraso mental, retraso en el crecimiento intrauterino, microcefalia, mala coordinación, subdesarrollo de la región mediofacial (cara aplanada), además de cardiopatías congénitas, e incluso pueden nacer y presentar síndrome de abstinencia. En el sistema inmunológico, tiene el efecto de suprimir las defensas a nivel pulmonar, hepático y en páncreas, lo cual vuelve al paciente más susceptible a presentar infecciones en dichos órganos. Además es un factor de riesgo para presentar cáncer.
La investigación generada en laboratorios y hospitales ha demostrado los efectos teratógenos del etanol. Los doctores Keneth Jones y David Smith (1973) identificaron un patrón característico de malformaciones en hijos de madres alcohólicas, al cual denominaron síndrome alcohólico fetal (SAF). El SAF es un trastorno causado por la exposición del embrión y el feto al alcohol ingerido por la madre durante la gestación; se caracteriza por lo siguiente:
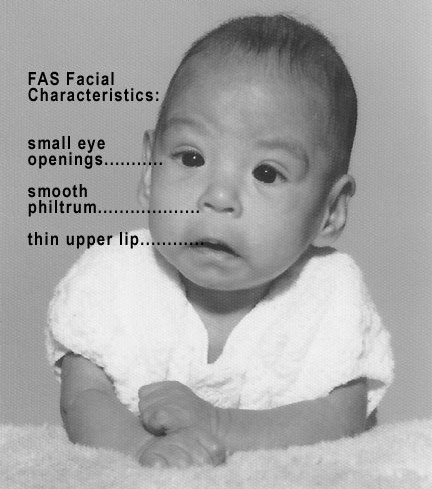
Kellerman, T. (2008). Bebé con sindrome alcoholico fetal [Fotografía].
Tomada de
https://es.wikipedia.org/wiki/Des%C3%B3rdenes_del_espectro_alcoh%C3%B3lico_fetal#/media/File:Photo_of_baby_with_FAS.jpg
Mientras más temprana sea la exposición al alcohol, mayores serán los daños. Los niños con SAF tienen microcefalia (cabeza pequeña), cara aplanada, separación de los ojos mayor de lo normal, nariz chica, labio superior muy delgado y ausencia del filtrum (pliegue de los párpados). A nivel del sistema nervioso, hay menor desarrollo del cerebro y, como consecuencia, diferentes grados de deficiencia mental. Cuando el síndrome es leve, el niño puede pasar como alguien distraído y con dificultades de aprendizaje; por ello, este padecimiento es subdiagnosticado.

El alcohol ingerido por vía oral se absorbe principalmente en el intestino delgado en un 80 % y en el estómago en un 20 % por difusión simple a través de las membranas gastrointestinales. La velocidad de la absorción es proporcional a la presencia o ausencia de alimento en el estómago y el intestino delgado.
Una vez metabolizado el alcohol, se distribuye en el organismo al alcanzar su nivel máximo de concentración en la sangre entre los 30 y 90 minutos desde que se ingiere. Atraviesa fácilmente la barrera hematoencefálica y placentaria y, en un 95 %, pasa a leche materna.
Tras la absorción, el alcohol atraviesa el hígado, donde se metaboliza el 90 % del alcohol ingerido por oxidación y se elimina básicamente por la orina. El etanol se metaboliza en acetaldehído por la acción de la enzima alcohol-deshidrogenasa (ADH). Posteriormente, el acetaldehído es oxidado a ácido acético o acetato, por la enzima aldehído deshidrogenasa (ALDH). El ácido acético se combina con la coenzima A y forma un compuesto (acetil coenzima A) que, tras diversas transformaciones, da lugar a agua, bióxido de carbono y siete calorías por cada gramo de alcohol. Sólo una pequeña parte del acetaldehído no es oxidada, y puede pasar como tal a la sangre y llegar al cerebro. El acetaldehído atraviesa con dificultad la barrera hematoencefálica y no pasa al cerebro.
Hay una parte que se metaboliza en el estómago por la enzima gástrica. La cantidad de la ADH es menor en mujeres, ya que tienen mayor cantidad de grasa, esto reduce el metabolismo. Por lo tanto, la cantidad de alcohol necesaria para producir un efecto determinado es menor en mujeres que en hombres. Entre un 2 y 10 % del etanol se elimina sin metabolizar a través de respiración y sudor, lo cual permite determinar indirectamente la alcoholemia. Por ello, posee un importante interés toxicológico y legal.
Las enzimas ADH y ALDH muestran una expresión genética diferente según los distintos grupos raciales. En los orientales, la ALDH es inactiva, de manera que al tomar se produce una intoxicación acetaldehídica que actuaría como disuasorio para seguir consumiendo alcohol. En contraste, al parecer los hijos de alcohólicos presentan mayor actividad de las enzimas alcohol deshidrogenasa y aldehído deshidrogenasa.
A nivel cerebral, el etanol potencia la acción del ácido gamma-aminobutírico (GABA) a través de los receptores GABAA, lo cual favorece el flujo masivo de aniones Cl en el interior de las neuronas; esto conlleva hiperpolarización neuronal y disminución de la excitabilidad, lo cual explicaría en parte los efectos depresores del alcohol sobre el sistema nervioso central. Es similar al mecanismo de acción de los barbitúricos y las benzodiazepinas.
Los receptores GABAA de las células de Purkinje del cerebelo, encargadas de la posición corporal en el espacio y la coordinación motora, son sensibles al etanol. Por la potenciación que el etanol ejerce sobre el GABA, la inhibición induce los síntomas cerebelosos de intoxicación alcohólica, como aumento del balanceo corporal e incoordinación motora.
Por otro lado, el glutamato es el principal neurotransmisor excitador en el SNC, y ejerce su acción a través de receptores N-Metil D-Aspartato (NMDA), el kainato y el ácido aminopropiónico (AMPA). La unión del glutamato al receptor NMDA promueve la entrada de calcio en la célula.
La administración de etanol bloquea el receptor NMDA, lo cual inhibe la entrada de iones de calcio; a su vez, dicho bloqueo contribuye a inhibir la liberación de otros neurotransmisores como dopamina o noradrenalina.
El NMDA también tiene un papel importante en la memoria, la excitabilidad neuronal, convulsiones, en el daño cerebral excitatorio y desarrollo neuronal.
En la intoxicación moderada, el alcohol potencia el efecto de la acetilcolina sobre los receptores nicotínicos. El consumo de alcohol y nicotina suelen ir asociados; esto sugiere que el etanol podría actuar sobre los receptores nicotínicos cerebrales. En la ingestión aguda de alcohol, se potencia la neurotransmisión a nivel del receptor nicotínico cerebral.
De igual manera, se potencia el efecto de la 5-hidroxitriptamina (5-HT, serotonina) sobre los receptores 5HT3. El etanol induce la liberación de dopamina y serotonina en el núcleo accumbens, de manera que los sistemas serotoninérgicos pueden ser mediadores importantes de las acciones del etanol sobre la neurotransmisión dopaminérgica.
La administración aguda de etanol induce un aumento de la liberación y recambio (turnover) de serotonina cerebral, mientras en la ingesta crónica se disminuye. Se ha asociado la disminución en la transmisión serotoninérgica cerebral con trastornos de control de impulsos, trastornos afectivos y agresividad.
La ingesta aguda de alcohol eleva la serotonina con efecto reforzador negativo relacionado con alivio de estados emocionales desagradables, disforia, trastornos afectivos y control de impulsos.
El efecto reforzador positivo de sustancias psicotrópicas se relaciona con su capacidad para activar el sistema dopaminérgico mesolímbico. El etanol produce un incremento de la dopamina liberada en el núcleo accumbens. La administración aguda del etanol está asociada al aumento indirecto de la frecuencia de descarga de las neuronas dopaminérgicas mesolímbico-corticales, ya que el alcohol disminuye el tono inhibitorio que ejercen las interneuronas gabaérgicas del área ventral tegmental del mesencéfalo. En otras palabras, el alcohol inhibe la modulación que las neuronas gabaérgicas tienen sobre el sistema de recompensa.

El etanol es una pequeña molécula hidrosoluble que se absorbe con rapidez en el tubo digestivo. Después de la ingestión de alcohol en ayuno, se alcanza una concentración máxima en sangre en 30 minutos. La presencia de alimento en el estómago retrasa la absorción de alcohol por disminución de la velocidad de vaciamiento gástrico. La distribución es rápida, con cifras hísticas que se aproximan a la concentración sanguínea. El volumen de distribución del etanol se aproxima al del agua corporal total (0.5-0.7 litros/kilogramo). Con una dosis oral equivalente de alcohol, las mujeres alcanzan una concentración máxima más alta que 105 hombres, en parte por su menor contenido de agua corporal total y, en parte, por diferencias del metabolismo de primer paso. En el sistema nervioso central, la concentración de etanol aumenta con rapidez, ya que el cerebro recibe un gran porcentaje del riego sanguíneo total y el etanol atraviesa fácilmente las membranas biológicas.
Más de 90 % del alcohol consumido se oxida en el hígado; gran parte del resto se excreta por los pulmones y la orina. La excreción por los pulmones de un pequeño porcentaje de alcohol, pero constante, se puede cuantificar con pruebas respiratorias que sirven como base para una definición en muchos países de “conducción de un vehículo bajo efectos del alcohol”. Ante las cifras de etanol que suelen alcanzarse en la sangre, la tasa de oxidación tiene una cinética de orden cero, es decir, es independiente del tiempo y la concentración de fármaco. El adulto suele degradar de 7 a 10 gramos (150 a 220 milimoles) de alcohol por hora, el equivalente de aproximadamente un “trago” (300 mililitros) de cerveza (105 mililitros), de vino (30 mililitros) o de licores destilados con 40 °GL. Se han identificado dos principales vías de metabolismo del alcohol hacia acetaldehído: vía de la deshidrogenasa de alcohol y sistema de oxidación microsómica del etanol (MEOS). Más tarde, el acetaldehído se oxida a acetato por un tercer proceso metabólico, gracias a la enzima acetaldehído deshidrogenasa.
Con tres miligramos por litro de alcohol en la sangre, puede presentar incontinencia espontánea, mínima capacidad de excitación sexual y puede caer en coma.
El 90 % restante se metaboliza en el hígado a razón de 10 gramos por hora.
Al consumir alcohol después de una gran comida, es menos probable que se produzcan signos visibles de intoxicación que con el estómago vacío.
Hasta un 10 % del alcohol presente en la sangre se elimina por la orina, el sudor y la evaporación a través de los alveolos pulmonares.
El método más preciso para determinar la alcoholemia se basa en un análisis de sangre. Además, existe variabilidad individual en la sensibilidad al alcohol, de manera que una misma dosis produce un grado de alcoholemia diferente según la persona.
Con 1.6 miligramos por litro de alcohol en la sangre, se considera embriagado, posiblemente agresivo e incontrolado. Puede sufrir pérdida posterior de memoria de los acontecimientos.
Riesgos del consumo de alcohol
Farmacodinamia
El sistema nervioso central se afecta notoriamente por el consumo agudo de alcohol, el cual elimina la ansiedad, causa sedación y, a altas concentraciones produce dislalia, ataxia, alteración del juicio y conducta desinhibida, a lo cual en conjunto se le llama intoxicación o embriaguez. Tales efectos son más notorios mientras más elevada es la concentración de etanol en sangre. Además, como ya se había mencionado antes, en tomadores crónicos se forma tolerancia y se requiere mayor consumo de alcohol para desencadenar dichos efectos.
Al igual que otros fármacos sedantes e hipnóticos, el alcohol es depresor del SNC. A concentraciones muy elevadas, puede ocasionar coma, depresión respiratoria y muerte.
El etanol afecta a un gran número de proteínas de membrana que participan en las vías de señalización e incluyen receptores de neurotransmisores, enzimas como sodio y potasio ATPasa, entre otros. La exposición aguda al etanol aumenta la actividad de GABA en los receptores GABAA. También inhibe la capacidad del glutamato de abrir el conducto de cationes vinculado con el subtipo de receptores de glutamato, N-metil, D-aspartato (NMDA); este receptor está involucrado en muchos aspectos del aprendizaje y la memoria.
Tratamiento
En primer lugar, debe estabilizarse al sujeto. En estos pacientes son comunes las deficiencias nutricionales y vitamínicas; por ello, se debe administrar vitamina B1, B6 y ácido fólico en la mayoría de los casos.
Los fármacos más utilizados para el tratamiento del síndrome de abstinencia alcohólica (SAA) son los que presentan una tolerancia cruzada con el alcohol, como las benzodiazepinas, clormetiazol y tetrabamato. El edsilato de clormetiazol se utiliza para el síndrome de abstinencia, constituye la fracción tiazólica de la vitamina B1 y se encuentra disponible para su administración oral o parenteral. Tiene una acción ansiolítica, antitremórica, hipnótica y anticonvulsiva
El tetrabamato o carbamato-fenobarbital se considera el fármaco más indicado para tratamientos ambulatorios o SAA leves a moderados. Presenta un menor índice adictivo y permite una menor vigilancia. Es comprimido, se administra vía oral y debe evitarse su administración en pacientes con alteración de la función hepática.
Las benzodiazepinas estimulan la actividad gabaérgica, incrementan la afinidad por los receptores GABAA, bloquean la hiperactividad noradrenérgica, disminuyen la sintomatología relacionada directamente con el incremento de corticoesteroides y la probabilidad de aparición de crisis epilépticas. En caso de aparición de convulsiones, el diazepam es la benzodiazepina de elección, ya que presenta un rápido comienzo de acción y mayor capacidad anticonvulsivante que el clordiazepóxido. Por otro lado, el clordiazepóxido tiene la ventaja de ser más seguro si se administra conjuntamente con el alcohol, y parece tener menor potencial de abuso. Se administra por vía sublingual o endovenosa.
Se utilizan tranquilizantes para ayudar a disminuir los síntomas de abstinencia, el disulfiram para ayudar a vencer el deseo de beber y la naltrexona para disminuir la probabilidad de recaídas. Este último compuesto es un antagonista de los opioides y bloquea los receptores cerebrales que son parcialmente responsables de los efectos agradables del alcohol, lo cual ayuda a disminuir el deseo de consumirlo.
Hasta ahora, el alcoholismo no es curable. Aun cuando un alcohólico haya dejado de beber hace mucho tiempo, puede sufrir una recaída. Los tratamientos existentes sólo sirven para controlarlo. Las intervenciones que mejor funcionan son las que combinan la terapia de apoyo psicológico, supervisión médica y apoyo familiar. El apoyo psicológico puede ser individual o grupal. La terapia farmacológica puede servir como auxiliar, pero no existe un remedio totalmente efectivo.
Si el paciente está de acuerdo en dejar de beber, las disminuciones bruscas de la ingesta de alcohol pueden producir síntomas de abstinencia, muchos de los cuales son opuestos a los producidos por intoxicación. Estas manifestaciones abarcan temblores de las manos, estado de agitación y ansiedad, incremento del pulso, frecuencia respiratoria y temperatura corporal, así como insomnio.
El primer paso en el tratamiento de la abstinencia es llevar a cabo una exploración física exhaustiva, la cual comprende una búsqueda de signos de insuficiencia hepática, hemorragias de tubo digestivo, arritmias cardiacas, infecciones y alteración de los niveles de glucosa o desequilibrio electrolítico. Será importante ofrecer una nutrición adecuada y suministrar complejo B por vía oral.
El siguiente paso, si el paciente presenta signos de agitación, es reconocer que está padeciendo un periodo de abstinencia y la administración de un depresor puede controlar dichos síntomas, y disminuir gradualmente la dosis. El principal depresor ocupado en estos eventos son las benzodiacepinas por su gran margen de seguridad y su costo económico. Aunque la mayoría de estos casos son tratados en hospitales por complicaciones sistémicas, si el paciente se encuentra en buen estado físico, con un estado leve de abstinencia se puede valorar la desintoxicación ambulatoria.
Al finalizar la rehabilitación alcohólica, 60 % o más de los alcohólicos mantienen la abstinencia durante un año, y muchos logran mantenerse sobrios de por vida. La parte central del tratamiento consiste en utilizar métodos cognitivos conductuales para ayudarlos a reconocer la necesidad de cambiar y, al mismo tiempo, trabajar con ellos para modificar sus conductas y mejorar su cumplimiento. Un paso clave radica en optimizar la motivación hacia la abstinencia mediante la educación en torno al alcoholismo y las instrucciones a los familiares para que dejen de proteger al paciente de los problemas ocasionados por el alcohol. Los pacientes suelen requerir asesoría, rehabilitación vocacional y grupos de autoayuda, como Alcohólicos Anónimos (AA), que les ayuden a lidiar con las tensiones de la vida en un estado sobrio. Se debe explicar a los pacientes que los trastornos del sueño son normales después de la abstinencia de alcohol y mejoraran en las semanas subsiguientes. También se le debe explicar los elementos básicos de higiene del sueño, lo cual comprende mantener horarios uniformes para acostarse y despertarse.
Varios fármacos ofrecen ventajas moderadas cuando se utilizan durante los primeros seis meses de restablecimiento. La naltrexona parece abreviar las recaídas subsiguientes. Al bloquear los receptores de opiáceo, la naltrexona puede disminuir la actividad del sistema de recompensa tegmental ventral rico en dopamina y disminuir la sensación de placer o recompensa si se ingiere alcohol.
Actividad. Efectos en el organismo
Como has leído hasta ahora, los efectos en el organismo asociados al consumo agudo y crónico del alcohol se presentan en variados y afectan a diversos aparatos como el digestivo, el circulatorio, el sistema inmunológico entre otros.
Autoevaluación. Generalidades del alcohol
Como puedes ver, el consumo de alcohol ha acompañado a gran parte de las culturas; actualmente representa un grave problema de salud pública a nivel mundial, lo cual representa costos sociales y económicos no sólo en los consumidores, sino también para sus familias.
Claire D., Advokat, C. D., Comaty, J. E. y Julien, R. M. (2014). Julien’s Primer of Drug Action [Cartilla de Julien para la Acción de Drogas] (13.ª ed.). Londres: Macmillan Learning
Cruz, S. (2007). Los efectos de las drogas, de sueños y pesadillas. México: Trillas.
Izquierdo, M. (2002). Intoxicación alcohólica aguda. Adicciones, 14 (1), 175-193.
Katzung, B. G., Masters, S. B. y Trevor, A. J. (2010). Farmacología básica y clínica (11.ª ed.). México: McGraw-Hill.
Lorenzo, P., Ladero, J., Leza, J y Lizasoain, I. (2009). Drogodependencias: Farmacología, Patología, Psicología, Legislación. México: Panamericana.
Morrison, R. T. y Boyd, R. N. (1998). Química orgánica (5.ª ed.). Wilmington, Estados Unidos: Addison-Wesley Iberoamericana.
Soler, P. y Guasch, M. (2002). Tratamiento farmacológico: la desintoxicación. Adicciones, 14(1), 421-437.
Brailowsky, S. (1999). Las sustancias de los sueños. Neuropsicofarmacología [Versión electrónica] México: SEP/FCE/Conacyt. Consultado el 14 de febrero de 2018 de http://bibliotecadigital.ilce.edu.mx/sites/ciencia/volumen3/ciencia3/130/html/lassusta.html
FISAC (2009). La farmacología del alcohol [Versión electrónica]. Consultado el 17 de febrero de 2018 de http://www.alcoholinformate.org.mx/investigaciones.cfm?id=221
Secretaría de Salud (2013). Guía de Práctica Clínica. Diagnóstico y Tratamiento de la Intoxicación Aguda por Alcohol Etílico en Adultos en el Segundo y Tercer Nivel de Atención [Versión electrónica]. México: Autor. Consultado el 8 de octubre de 2018 de http://www.cenetec.salud.gob.mx/descargas/gpc/CatalogoMaestro/ISSSTE_256_13_INTOXICACIONETILICA/ISSSTE_256_13_EYR.pdf
Cómo citar
Morales, S., Rangel, J., Rivera, A., Roldán, D. (2023). Alcohol. Unidades de Apoyo para el Aprendizaje. CUAIEED/Facultad de Psicología-UNAM. Consultado el (fecha) de (vínculo)